284 pasienter hadde fått ordinære henvisninger til poliklinikken. De ble tilfeldig delt i to grupper. Én fikk tverrfaglig behandling kombinert med kartleggingsverktøyet ISIVET. Den andre tradisjonell to-faglig oppfølging. Hvem tror du kom raskest tilbake i jobb?
Av Bjørn Kvaal
Randi Brendbekken (54) er spesialist i Arbeidsmedisin og i Fysikalsk medisin og rehabilitering. Til daglig jobber hun ved Avdeling for Fysikalsk medisin og rehabilitering ved Sykehuset Innlandet.

Sammenlignet to måter for oppfølging
De siste årene har hun forsket på ny tverrfaglig tilnærming – også kalt multidisiplinær intervensjon (MI), til pasienter som er langtidssykemeldt med muskelskjelett smertetilstander. Hun ville se om MI gir bedre resultater på yrkesdeltagelse og helseplager sammenlignet med om pasienten får vanlig poliklinisk oppfølging.
Muskel- og skjelettplager er årsaken til 40 prosent av sykefraværet i Norge.
Brendbekkens studie de siste årene er gjort ved Raskere tilbake-poliklinikken for muskelskjelett-lidelser ved Sykehuset Innlandet. I den kliniske tilnærmingen ble det brukt et nytt, visuelt kommunikasjons-, kartleggings- og læringsverktøy: ISIVET (Interdisciplinary Structured Interview with a Visual Educational Tool).
Likt fordelt på to grupper
I Brendbekkens forskning ble det rekruttert 284 pasienter fra de ordinære henvisningene til fysikalsk medisinsk poliklinikk ved Sykehuset Innlandet. Alle hadde muskelskjelett-lidelser.
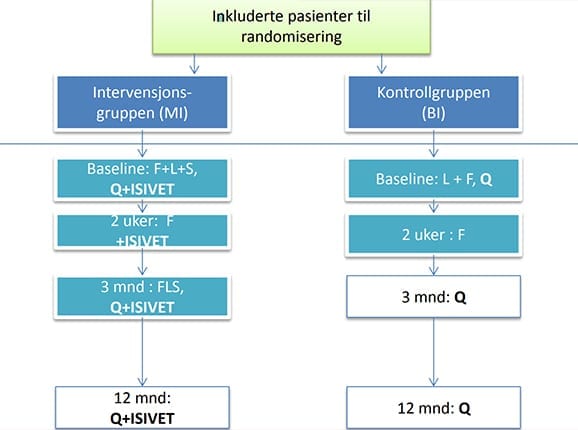
Det ble gjort en randomisert kontrollert studie hvor effekten av to ulike behandlinger i spesialisthelsetjenesten ble sammenliknet. Pasientene ble tilfeldig fordelt til enten å få den nye, tverrfaglige behandlingen (MI) hvor ISIVET var en sentral del av tiltaket, eller en enklere to-faglig tilnærming ved lege og fysioterapeut kalt Brief Intervention (BI).
Pasientene måtte være minst 50 prosent sykemeldt og være i sykepengerettighetsåret sitt. Det viste seg at pasientene som ble med i studien hadde vært i gjennomsnitt sykemeldt i fem måneder da de kom inn i studien. 60 prosent av dem var helt ute av arbeid ved studiestart. De øvrige var 50 prosent sykemeldt eller mer.
Kom raskest tilbake i jobb
Etter tre måneder hadde andelen som var helt ute av arbeid i MI-gruppen sunket til 47 prosent, men den var uendret i kontrollgruppen (61 prosent). Etter 12 og 24 måneder var gruppene like med hensyn på yrkesdeltagelse.
Resultatet i studien viste at en større andel i MI-gruppen kom tilbake i arbeid de første månedene av oppfølgingstiden gjennom å bli delvis friskmeldt. MI-gruppen hadde også raskere bedring av helseplager i form av angst og depresjon. Gruppene hadde en lik utvikling i reduksjonen av smerte gjennom studien.
Mestret plagene bedre
Etter ett år var gruppene like både i forhold til yrkesdeltakelse og helseforhold, men pasientene som fikk MI rapporterte om bedre mestring av helseplager, bedre evne til å ta vare på egen helse, bedre fysiske form og mindre bruk av helsetjenester i form av legekonsultasjoner sammenliknet med BI-gruppen.
Brendbekkens doktorgradsarbeid er gjennomført i samarbeid mellom Uni Research (Norce fra 2018), Universitetet i Bergen og Sykehuset Innlandet.
Mer fornøyde pasienter
MI-gruppen var også mer tilfredse med behandlingen sammenlignet med kontrollgruppen.
– Mange pasienter sa de følte seg sett på en ny måte av helsevesenet. Det kan jeg forstå. Helsevesenet har tradisjonelt hatt en biomedisinsk tilnærming til smerteproblemer. Da knyttes plagene til en idé om en organisk, påvisbar parallell sykdomsprosess. Når bare denne prosessen identifiseres og kureres, så vil plagene bli borte. Dette er jo en gyldig modell på en rekke medisinske tilstander fortsatt, men når det gjelder langvarige smerteproblemer, så vil en slik modell komme til kort om man ønsker å hjelpe pasienten, sier Brendbekken.
I studien er det brukt en biopsykososial sykdomsforståelse som representerer en annen innfallsvinkel på problemene. I denne modellen anerkjenner man at biologiske, psykologiske og sosiale faktorer opererer i et kontinuerlig samspill. Og at det i dette samspillet ofte er forklaringer på at plager blir kroniske og at det er perioder med forverring og perioder med bedring.
Bør bli flinkere til å involvere pasienten
– Vil du anbefale tverrfaglig arbeidsmetode når en arbeidstaker har muskelskjelett-lidelser?
– Når muskelskjelettplager er blitt langvarige, så trenger man en tverrfaglig tilnærming. Da finnes ingen quick-fix. Men man trenger også å involvere pasienten aktivt i prosessen. Der tror jeg vi i helsevesenet har en del å gå på. Vi må passe oss for at en rehabiliteringsplan ikke blir teamet sin gode plan, men at det faktisk blir pasientens plan. Samtidig skal vi selvfølgelig være i kulissene og spille inn våre tanker og synspunkter, sier Brendbekken.
Hun legger til at 284 pasienter i hennes studie er for lite til å trekke konklusjoner. Men Brendbekken synes de fikk bekreftet at den psykososiale modellen er valid for denne pasientgruppen med langvarige plager. MI var hele veien like god eller bedre enn BI. Pasientene var gjennomgående mer fornøyd med MI og rapporterte bedret mestring. Mindre bruk av helsetjenester kan også tyde i retning av en bedret mestringsevnen.
Koster litt mer
Men MI krever mer ressurser enn BI, og resultatene på retur til arbeid forsvarer ikke å anbefale MI til alle pasienter med muskelskjelettplager.
– Å komme inn først etter fem måneders sykemelding er også uheldig. Tiltak bør settes inn tidligere, gjerne mellom 8-12 uker, da vet vi at vi har «et vindu» før tiden har gjort for mye med oddsen for å returnere til arbeid. Men vi trenger fortsatt mer forskning på denne pasientgruppen, sier Brendbekken.
Blant annet mener hun det er viktig å vite mer om gruppens behov og hvem spesifikt som særlig vil ha nytte av tverrfaglige tiltak. Dette kan i neste runde hjelpe til å guide fastlegene om hvilke pasienter de bør henvise til spesialisthelsetjenesten og på hvilket tidspunkt.
– Dessuten trenger vi å involvere arbeidet og arbeidsplassen på en mer aktiv måte. Jeg har ofte savnet tilgangen på alternativt arbeid, når jeg har sittet med disse pasientene, sier Brendbekken.
Finn ut mer om ISIVET og hvordan du kan ta det i bruk på isivet.no

